Программируемая гибель клеток — медицине

«Программируемая гибель? А, это называется апоптоз», — скажет просвещенный читатель. На самом деле апоптоз — лишь один из многих видов программируемой клеточной смерти. Создавая сложные структуры и поддерживая их существование, природа, как Микеланджело, постоянно отсекает лишнее; клетки должны умирать, чтобы жил организм. И подобно всем жизненно важным биологическим процессам, программируемая гибель клеток — ключ к лечению многих заболеваний.
Статья написана по материалам лекции, прочитанной автором на Зимней научной школе «Современная биология и биотехнологии будущего»
39 километров кишечника
Гибель клетки может быть пассивным или активным процессом. Пассивный — смерть от повреждений, которые клетка неспособна починить. Активный процесс имеет место, когда клетка выполнила свою функцию и должна уйти со сцены, уступить дорогу другим клеткам. Характерный пример — эмбриональное развитие: формирование органа в растущем организме происходит не только за счет роста и деления клеток, но и за счет удаления «лишних». Впрочем, и после повреждения может включаться активный процесс гибели: «плановое» устранение бывает предпочтительнее неуправляемого распада.
Любая популяция клеток регулируется тремя процессами, одинаково важными: деление, дифференцировка — превращение молодых клеток в зрелые (при этом их количество может как увеличиваться, так и уменьшаться) и гибель клеток. Тело взрослого человека состоит из десятков триллионов клеток, и ежедневно каждый из нас теряет десятки миллиардов из них, в пересчете на вес — примерно килограмм. Само собой разумеется, потерю восполняют новые клетки, так что мы не теряем по килограмму в день. (Кстати, жировые клетки, которым желают погибели многие худеющие, с возрастом могут прибавляться в числе, а умирают неохотно.) Все мы знаем, как слущивается и обновляется поверхностный слой кожи — эпидермис. В числе наиболее активно гибнущих — клетки эпителия кишечника: на протяжении жизни человека они заменяются примерно 4000 раз. Если бы старые клетки не погибали, то за 70 лет наш кишечник достиг бы длины 39 км! Активно обновляются и клетки костного мозга — за те же 70 лет организм производит их около трех тонн. Еще один пример — тимус, в котором рождаются и созревают клетки иммунной системы. Примерно 90% тимоцитов — так называют лимфоциты, пока они находятся в тимусе, — в нем же и погибают, и лишь 10% выходит за его пределы.
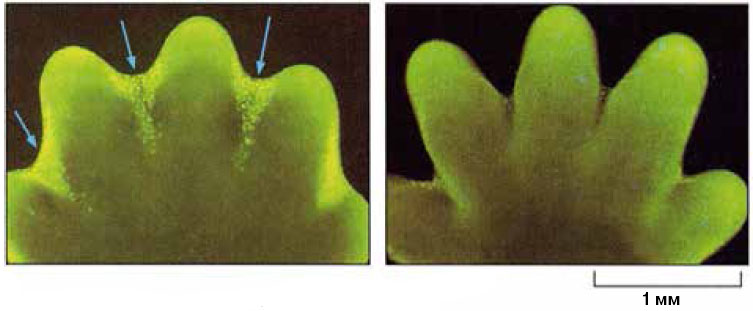
В индивидуальном развитии человека или любого другого существа тоже не обойтись без программируемой гибели клеток. Хрестоматийный пример апоптоза — исчезновение хвоста у головастика; интересно, что этот процесс вместе с другими метаморфозами регулируется изменением уровня тироидного гормона в крови. А чтобы у животного сформировались пальцы на лапе, должны исчезнуть клетки, расположенные между зачатками пальцев (рис. 1). Программируемая гибель клеток участвует и в созревании половых органов, и в развитии мозга. Погибшие при апоптозе клетки организма должны быть съедены соседними клетками либо макрофагами — профессионалами пожирания. Благодаря этому апоптоз почти никогда не сопровождается воспалением. Подробнее об этом можно прочитать в недавно опубликованных статьях (H.Yamaguchi et al, eLIFE,2014, 3:e02172, D.Wallach, A.Kovalenko, eLIFE, 2014, 3:e02583).
|
|
1. Апоптоз во время нормального развития конечности мыши. Клетки, подвергшиеся апоптозу, ярко окрашены. Справа — та же конечность день спустя (W. Wood et al., «Development», 2000, 127:5245—5252) |
Очевидно, что смерть клеток должна строго регулироваться, они должны погибать в определенное время и в определенном месте, иначе в организме воцарится хаос.
Бабочка и червь
Феномен программируемой гибели клеток известен уже более ста лет, но до середины прошлого века он почти не привлекал внимания ученых. Автором термина «программируемая клеточная смерть» стал американский клеточный биолог Ричард Локшин. В середине 60-х годов прошлого века он был аспирантом у Кэрролла Уильямса в Гарвардском университете и, по его собственным рассказам, уже начинал волноваться — четыре года в аспирантуре, и все еще никаких публикаций! Однако в 1964—1965 годы вышло сразу пять статей Локшина и Уильямса под общим названием «Programmed cell death». Объектом их исследований был шелкопряд — в метаморфозе бабочки удаление «ненужных» структур совершенно необходимо.
Важную роль в развитии этого направления сыграла работа доктора Таты (J.R.Tata, C.C.Widnell, «Biochemical Journal», 1966, 98, 604—620), который показал, что процесс гибели клеток требует синтеза РНК и белков. Это значило, что гибель бывает не случайной, а генетически детерминируемой, происходящей «по свободному выбору» клетки или организма.
Тогда же, в 60-е, биолог Сидней Бреннер, выходец из Южной Африки, работавший в Великобритании, предложил новый модельный объект для исследования индивидуального развития организмов — червячка Caenorhabditis elegans, обитающего в почве. Эти крошечные существа интересны тем, что тела взрослых особей состоят из строго определенного числа клеток, участь каждой из которых предопределена. Через четыре десятилетия, в 2002 году, Сидней Бреннер вместе с Робертом Хорвитцом и Джоном Салстоном получили Нобелевскую премию по физиологии или медицине за идентификацию генов нематоды, контролирующих развитие органов и программируемую гибель клеток.
С другой стороны, медицине еще в XIX веке были известны явления, которые мы теперь называем апоптозом (например, редукция эпителия матки во второй половине менструального цикла). В 1965 году этой темой заинтересовался австралийский патолог Джон Керр из Квинслендского университета. Исследуя электронно-микроскопические препараты тканей, он обнаружил картину клеточной смерти, принципиально отличную от некроза. Позднее он приехал на саббатикал в Шотландию, в Абердинский университет, по приглашению Аластора Карри — одного из самых известных патологов того времени. (Слово «саббатикал» в данном случае можно перевести на русский как «творческий отпуск».) Результатом их совместной работы стала знаменитая ныне статья «Апоптоз как фундаментальный биологический феномен с множественными функциями в регуляции кинетики тканей». Третьим соавтором был Эндрю Уайли, аспирант Карри. Термин «апоптоз» авторам предложил Джеймс Кормак, профессор греческого языка в Абердинском университете. Это слово может быть переведено как опадание листьев, лепестков, но его также употребляли Гиппократ и Гален, обозначая отмирание и потерю ненужных организму частиц.
Любопытно, что трое соавторов посылали свою статью в ведущие журналы того времени и везде ее отклоняли, оценивая тему как малоинтересную. Карри был членом редколлегии «British Journal of Cancer», и он уговорил редактора принять статью к публикации (Kerr, Wyllie, Currie, 1972, 26, 4, 239—257, doi: 10.1038/bjc.1972.33). Это «любезное одолжение» в дальнейшем сильно увеличило импакт-фактор журнала — статью цитировали тысячи раз и продолжают цитировать по сей день. В настоящее время эта тематика никому не кажется бесперспективной. По моим подсчетам, каждые 24 минуты появляется новая публикация, включающая термины «апоптоз», «некроз», «аутофагия» или «программируемая гибель клеток».
Пересадки на путях гибели
Исследование программируемой клеточной смерти имеет не только фундаментальное, но и прикладное значение: сегодня это важный аспект клинической медицины. Причиной многих хронических заболеваний оказались изменения в регуляции процесса гибели клеток. Изменения могут иметь генетическое или иное происхождение, но, так или иначе, патология характеризуется избыточной гибелью клеток или выживанием дефектных, которые должны были погибнуть. К первой категории относятся некоторые нейродегенеративные, гематологические, иммунные, инфекционные и метаболические заболевания. Вторая категория — появление в организме «лишних», потенциально дефектных клеток — это прежде всего опухоли и предопухолевые состояния, но также аутоиммунные, инфекционные, метаболические и гематологические заболевания. Для понимания патофизиологии этих многочисленных заболеваний принципиально важно узнать, из-за чего и где произошел сбой.
Механизмы регуляции клеточной смерти оказались весьма сложными, и, несмотря на колоссальный прогресс в этой области, многое остается непонятным. Необходимо детально разобраться в сигнальных путях, приводящих к гибели клетки. Сейчас считается, что существует основной, сердцевинный (коровый) путь с ответвлениями, которые ведут или к специфическим механизмам гибели клеток в отдельных тканях, или к патологиям.
Номенклатурный комитет по исследованию гибели клеток, в который я имею честь входить, по совокупности морфологических и биохимических изменений выделил четыре типичных вида клеточной смерти — апоптоз, некроз, аутофагию и корнификацию (ороговение), а также восемь атипичных видов. Каждый из них протекает по своему пути. При этом нельзя сказать, что типичные важнее атипичных, они просто лучше изучены.
Во второй группе есть по крайней мере два типа гибели, которые известны всем если не по названию, то как явление. Например, когда молодая мать перестает кормить младенца и объем груди уменьшается, клетки молочной железы гибнут по специфическому пути, который называется аноикис. Другой пример — митотическая катастрофа, массовая гибель клеток, которая наблюдается после несильного радиационного воздействия, а также после некоторых других стрессовых факторов, например химиотерапии. При этом клетка «застревает» в одной из фаз деления (митоза), а затем либо может бесконтрольно расти и увеличивать свой объем, либо погибает. И хорошо, что погибает: клетке с нарушенным хромосомным набором лучше сойти со сцены.
Митотическая катастрофа была описана еще в 80-е годы ХХ века, однако не было понятно, в частности, считать ли ее разновидностью программируемой смерти или пассивной гибелью из-за «поломки». Внести ясность посчастливилось двум лабораториям — нашей в Каролинском институте и коллег из Франции. Моя аспирантка Хелин Вакифахметоглу выяснила, что митотическая катастрофа может протекать либо в виде апоптоза, либо в виде некроза, в зависимости от того, какие белки экспрессируются в той или иной ткани, и это не просто поломка, а именно программируемое событие (Vakifahmetoglu H., Olsson M., Zhivotovsky B., «Death through a tragedy: mitotic catastrophe», «Cell Death and Differentiation», 2008; 15: 1153—1162). Исследования в данном направлении продолжаются в нашей лаборатории в МГУ.
Самое интересное, что между путями гибели клеток имеются своего рода пересадочные станции, и это еще усложняет картину, делая ее похожей на схему метрополитена в мегаполисе вроде Нью-Йорка или Москвы. Почему в разных клетках и тканях работают различные формы гибели, что нужно сделать, чтобы, скажем, раковая клетка, у которой заблокирован один из путей гибели, «сделала пересадку» и направилась по другому пути, — все эти вопросы изучаются в настоящее время.
Несколько лет назад Европейский союз выделил 12 миллионов евро на поддержку исследовательского проекта, в котором участвовали биологи- экспериментаторы, врачи, специалисты по математическому моделированию из 12 стран. Мне посчастливилось руководить этим проектом. Его задачей было исследовать сигнальные пути, ведущие к апоптозу и другим типам гибели клеток при ВИЧ-инфекции и онкологических заболеваниях, в частности раке легких, а также в нормальных клетках. (Выбор пал на эти заболевания не только из-за их большой значимости: при СПИДе наблюдается избыточная гибель клеток, при раке — недостаточная.) Эксперименты проводили на клеточных культурах человека, на модельных организмах — дрожжах, нематоде C.elegans и мышах, выполняли также клинические испытания. Проект завершился в 2013 году; в результате удалось получить тесты для выявления патологий и разработать подходы к новым методам терапии.
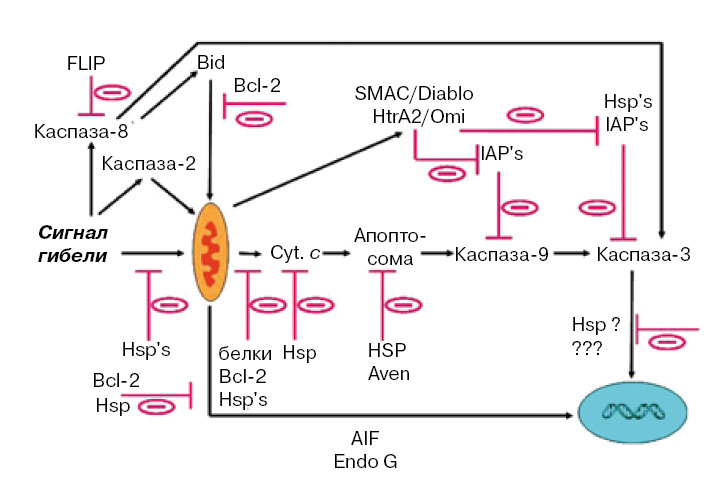
Что касается теоретического выхода — итоговая схема путей клеточной гибели (рис. 2) довольно сложна, и рассказать о ней полностью в короткой статье невозможно. И все же нетрудно заметить, что перспективных мишеней для воздействия довольно много (на схеме они обозначены минусами). На этих этапах клеточную смерть можно остановить или, если заменить минусы плюсами, ускорить.
|
|
2. Схема путей, по которым сигнал апоптотической гибели доходит до митохондрий и дальше распространяется по клетке, заканчиваясь распадом хроматина и фрагментацией ядра. Важную роль в прохождении апоптотического сигнала играет активация каспаз, семейства протеолитических ферментов. Hsp — белки теплового шока, Cyt. c — цитохром с; подробнее о каспазах, белках семейств Bcl-2, IAP, а также SMAC, иначе называемом Diablo, см. в тексте |
Каспазы, «страж генома» и другие
Одна из сложностей состоит в том, что белки, участвующие в регуляции гибели клеток, выполняют и другие функции. Это и понятно: трудно представить, чтобы рациональная природа создала специальную систему исключительно для умерщвления клеток. По логике вещей, составляющие этой системы должны в норме делать какую-нибудь полезную работу, а при необходимости мобилизоваться, чтобы убрать патологические клетки. Такая многофункциональность усложняет терапию: воздействуя на звено апоптозного пути, важно не помешать работе этого компонента в нормальной ткани.
Почетное место в апоптотической форме клеточной гибели занимают каспазы — семейство из тринадцати белков, разделенных на две группы, которые участвуют в развитии апоптоза или воспаления. Каспазы относятся к протеазам — ферментам, расщепляющим другие белки, причем результаты этой их активности могут быть самыми разными, даже когда речь идет об одном и том же ферменте, но в разных тканях и при различных условиях. Так, при окислительном стрессе каспаза 1 расщепляет интерлейкин 1В, превращая его в активную форму. (Интерлейкины играют центральную роль в иммунных и воспалительных процессах.) Это может быть причиной ишемии в клетках печени и миокарда; на клеточном уровне происходит апоптоз, который в случае нарушений фагоцитоза может трансформироваться в некроз. В печеночной ткани та же каспаза может расщепить белок, приводя к переключению апоптотической программы в аутофагическую, а затем и к геморрагическому шоку. С другой стороны, если полностью убрать этот белок, это вызывает гибель клеток печени по типу некроза.
В 1990—2000-е годы многие фармацевтические фирмы вкладывали огромные деньги в разработку ингибиторов каспаз. Теперь практически все прекратили работу в этом направлении, поскольку ингибиторы оказались токсичными, — именно потому, что блокируют нормальную функцию каспаз в клетках. В настоящее время ингибиторы каспаз используют лишь в экстренных ситуациях, например при остром циррозе печени, когда необходимо как можно скорее остановить разрушение ткани. Другой пример — такое тяжелое заболевание, как болезнь Крона: хроническое воспаление всех отделов желудочно-кишечного тракта, от полости рта до прямой кишки, с образованием свищей, инфекционными осложнениями и прочими проблемами. При лечении болезни Крона (а также ревматоидного артрита и язвенного колита) хорошо показал себя препарат инфликсимаб, в России известный как ремикейд, — он действует как раз через каспазу-1.
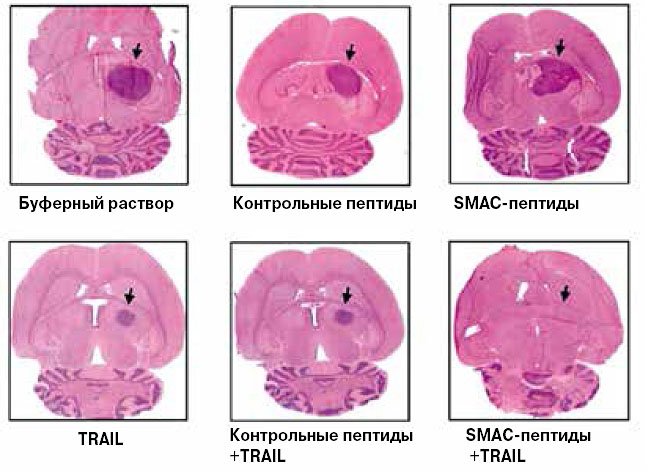
Белки семейства IAP — ingibitors of apoptosis proteases — в соответствии с названием, ингибируют апоптотические протеазы, то есть каспазы, тем самым выключая апоптоз. В нормальных клетках белки IAP может обезвредить митохондриальный белок SMAC (second mitochondria-derived activator of caspases) — он выходит из митохондрий, соединяется с IAP и убирает их функцию. Логично было использовать этот эффект для терапии. И действительно, низкомолекулярные миметики SMAC (небольшие молекулы, имитирующие функцию этого белка) показали себя достаточно эффективными при терапии глиомы — опухоли мозга (рис. 3). По некоторым обмолвкам врачей в российских СМИ можно предположить, что подобными препаратами (но, конечно, не только ими) лечили в США певицу Жанну Фриске.
|
|
3. Подобные SMAC вещества (пептиды или низкомолекулярные органические соединения) делают злокачественную опухоль мозга — глиому чувствительной к терапии белком TRAIL, цитокином из семейства факторов некроза опухолей, а также к многим химиотерапевтическим препаратам (не указаны на рисунке). Только при их совместном действии глиома в мозге подопытных мышей исчезает полностью, ее клетки гибнут по пути апоптоза (S.Fulda et al, «Nature Medicine», 2002, 8 (8), 808—815, doi: 10.1038/nm735). В настоящее время данные миметики SMAC находятся на третьей фазе клинических испытаний |
Следующий важный элемент схемы — Bcl-2. Перенос его гена с одной хромосомы на другую (транслокация) ассоциируется с лимфомой В-клеток. Отсюда название белка и его гена — аббревиатура B cell lymphoma. В 80-е годы ХХ века австралийский биолог Дэвид Во с коллегами показал, что этот белок работает как антиапоптотический, препятствуя гибели В-клеток; вскоре это подтвердили и другие исследователи. Таким образом, впервые было доказано, что белки, участвующие в негативной регуляции гибели клеток, могут работать как онкогены: если апоптоз блокирован и дефектные клетки не погибают, заболевание развивается.
С этой публикацией связана интересная история. Дэвид Во в то время был аспирантом в Институте медицинских исследований Уолтера и Элизы Холл в Мельбурне. Его научный руководитель, доктор Сьюзен Кори, результаты Дэвида по Bcl-2 встретила холодно. Но Дэвид, будучи упорным человеком, отправился за поддержкой к своему второму руководителю — доктору Джерри Адамсу, и тот решил, что работа заслуживает внимания. Интрига заключалась в том, что второй руководитель был мужем первого. Итогом рабочих и, возможно, внерабочих дискуссий стала совместная публикация руководителей и аспиранта (D.L.Vaux, S. Cory, J.M.Adams, «Nature», 1988, 335, 440—442).
Сейчас известно целое семейство белков Bcl-2 — регуляторов апоптоза, названное в честь первого такого белка. Одни из них подавляют гибель клетки, другие ее активируют, причем последние разделяются на две группы. Это создает проблемы при лекарственном воздействии на них. Делались попытки, например в компании «Genentech», выключить ген Bcl-2 с помощью антисмысловой ДНК или РНК. (Понятно, что, если удалить из клетки антиапоптотический белок, должен развиться апоптоз.) На клетках в культуре все получалось отлично, но, когда перешли к экспериментам на животных, оказалось, что клетки по-прежнему нечувствительны к гибели, хотя уровень белка-мишени падает — его замещает другой белок семейства. При использовании антисмысловых молекул к двум белкам повысился уровень третьего... Нужно было искать другие подходы.
Белок еще более знаменитый, чем Bcl-2 и каспазы, — антионкоген р53, который часто называют «стражем генома». У него много функций, но то, что знают о нем все, — р53 активируется в ответ на стрессовые стимулы и другие факторы, способные привести к мутациям в ДНК, и включает гибель клетки. Мутации в гене этого белка часто бывают связаны с онкологическими заболеваниями. Нормальный же белок p53 заставляет клетку погибнуть в апоптозе, убирая антиапоптотическую функцию Bcl-2. Следовательно, если причина онкологического заболевания — мутация в p53, потенциально хорошим лекарством будет вещество, которое выключало бы функцию белков семейства Bcl-2. Нет активности антиапоптотических белков — есть апоптоз, и р53 уже не нужен.
Такие соединения действительно существуют. Первое из них, под названием ABT 737, в середине прошлого десятилетия было получено американской фармацевтической корпорацией «Abbott Laboratories». Более совершенный «потомок» этого препарата, ABT 199, активный при лейкемии и лимфоме В-клеток, сейчас проходит третью фазу клинических испытаний.
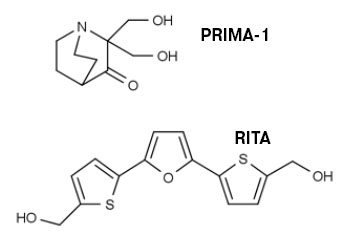
Конечно, при проблемах с р53 можно использовать не только этот подход. Все варианты трудно перечислить: используется и генная терапия — внедрение гена нормального р53 в аденовирусном векторе, и целенаправленное уничтожение клеток, дефектных по этому гену. Перспективны для применения в клинике и активация нормального, но «спящего» р53, и реактивация мутантного белка. Уже имеются низкомолекулярные соединения, которые воздействуют на различные участки (домены) р53 и восстанавливают его функцию. Формулы двух таких молекул, PRIMA-1 и RITA, впервые исследованных в Каролинском институте, под руководством Галины Селивановой и Класа Вимана, представлены на рисунке. Я совместно с Класом Виманом работал с соединением PRIMA-1, восстанавливающим функцию мутантного р53, и нам удалось показать, что в зависимости от ситуации он может вызывать или апоптоз, или аутофагию.
В настоящее время большое значение придается изучению медицинских аспектов явления аутофагии — «самопожирания» клетки. При аутофагии внутренние структуры клетки доставляются в лизосомы — пузырьки с ферментами, расщепляющими биомолекулы, и там разрушаются. Впервые аутофагию описал в 1963 году бельгийский биолог Кристиан де Дюв, лауреат Нобелевской премии 1974 года по физиологии или медицине (см. «Химию и жизнь», 2013, № 11). Аутофагия сама по себе — сложное явление, в разных случаях она управляется различными механизмами.
Интересно, что аутофагия в опухоли может как подавлять ее развитие, так и способствовать ему. Однако совокупность последних данных говорит о том, что можно заставить аутофагию работать только на гибель опухоли. Не исключено, что удастся как-то использовать связь между аутофагией и апоптозом, переключения между этими двумя маршрутами.
Возможности аутофагии в борьбе с онкологическими заболеваниями наши лаборатории в МГУ и в Каролинском институте изучают совместно с клиницистами из Российского онкологического научного центра имени Н.Н.Блохина. Идея выглядела парадоксально: не стимулировать, а подавить аутофагию в клетках опухоли. Известно, что при этом в клетке накапливаются активные формы кислорода (АФК) и она становится более чувствительной к инициации процесса гибели. Мы попытались проверить это на практике и убедились, что идея работает: ингибирование аутофагии на определенных участках привело к накоплению АФК, и, если в этот момент подействовать специфическими противоопухолевыми препаратами, можно эффективно убить опухоль. Замечу, что эта работа была выполнена только на аденокарциноме легкого, мы не проверяли результаты ни на каких других видах новообразований, и наше представление о механизме пока остается рабочей гипотезой.
«Работайте старательно, но быстро»
Из всего сказанного выше следует важный вывод: когда вы слышите о волшебном препарате, который «лечит все виды онкологии», то можете быть уверены, что это блеф. Рак нельзя вылечить одним-единственным препаратом, потому что у него нет одной-единственной причины. Это системное заболевание, и, чтобы бороться с ним, необходимо полностью проанализировать систему, понять, что и где неправильно работает. Только при комплексном лечении удается достичь результатов. Например, ABT 199 действительно эффективен против В-клеточной лимфомы, но, чтобы полностью убить опухоль, его назначают в комплексе с другими веществами. И важно определить, какие препараты следует применять в каждом конкретном случае.
Характерный пример — рак легкого. Это название объединяет по крайней мере четыре разных заболевания: мелкоклеточный и немелкоклеточный рак, который, в свою очередь, делится еще на три вида: аденокарциному, плоскоклеточный и крупноклеточный рак. Это деление отнюдь не формальное: у них абсолютно разные генетические основы, биохимия, этиология, общего — только локализация в легком. Конечно же и лечить их нельзя одинаково.
Нужно учитывать еще и такой фактор, как индивидуальная чувствительность больных к терапии. Около 15 лет назад в США был создан препарат для лечения аденокарциномы и других немелкоклеточных раков, получивший название Иресса (гефитиниб). Испытания на клетках в культуре и на животных показали хорошие результаты, и, поскольку рак легких очень распространен в Японии, американское Агентство по контролю пищевых продуктов и лекарств (FDA) решило проводить третью фазу клинических испытаний именно там. Примерно треть пациентов с аденокарциномой легкого отвечала на терапию — великолепное достижение. Но когда FDA допустило этот препарат к применению в США, произошло фиаско: эффект был всего у 2% больных. Дело в том, что Иресса — ингибитор рецептора эпидермального фактора роста EGF, известного как онкоген, а при аденокарциноме могут быть мутации в гене этого белка. В Японии определенная мутация, ранее не известная, встречалась у 30% пациентов, а в Америке приблизительно у 2% — им-то и помогал препарат. Не случайно Евросоюз поддерживает сейчас большую программу персональной медицины. Программа весьма дорогостоящая, но без нее не продвинуться вперед.
Хотя пока не приходится говорить о полной победе над раком, в последние годы достигнуты большие успехи, в том числе благодаря исследованиям в такой «неприкладной» области, как программируемая гибель клеток. Поэтому более чем странно слышать от компетентных лиц, занимающих высокие посты, что в задачи Министерства здравоохранения РФ «не входит исследование фундаментальных аспектов медицины». Не будет фундаментальных исследований — не будет и практических результатов. Но разумеется, одной фундаментальной науки недостаточно. Путь от идеи до разрешенного к применению лекарства — скрининг, оптимизация, выбор среди кандидатов, все необходимые тесты, затем клинические испытания — при самых благоприятных условиях займет примерно десять лет и обойдется в миллиард долларов. Таковы общемировые тенденции, и на этом не стоит экономить: цена ошибки может быть слишком высокой.
В заключение я хотел бы передать молодым читателям совет, который сам услышал, когда был аспирантом третьего года обучения. В те годы в Ленинграде жил и работал академик Евгений Михайлович Крепс, директор Института эволюционной физиологии и биохимии имени И.М.Сеченова. Это был очень своеобразный и безумно интересный человек. B 1937 году его арестовали за якобы «вредительскую деятельность в пользу ряда западных государств», несколько лет он провел в лагерях. Однако случилось чудо: после вмешательства академика Л.А.Орбели Евгений Михайлович был освобожден по пересмотру дела «ввиду отсутствия состава преступления», вернулся в Ленинград и продолжил занятия наукой. Я пришел к нему, чтобы попросить представить нашу статью в журнал «Доклады Академии наук СССР». Евгений Михайлович сказал: хорошо, я посмотрю и вам позвоню. Честно говоря, я не особенно надеялся на это, слишком суров был его взгляд. Oднако день спустя действительно раздался звонок, он пригласил меня к себе и попросил объяснить, что такое гибель клеток. Я объяснил, как мог. Oсобенно Евгению Михайловичу понравилось то, что патофизиологию некоторых неврологических заболеваний возможно будет объяснить феноменом программируемой гибели клеток, хотя в то время подобных работ было совсем мало. Oн согласился представить статью, которая затем благополучно вышла в журнале. И сказал такую фразу: «Знаете, Боря, вы молодой, но время летит. Одному ученому хватит лет тридцать — сорок, чтобы стать академиком или даже лауреатом Нобелевской премии, а другому может понадобиться для этого лет двести, если он доживет. Поэтому работайте быстро, но старательно». Причины, по которым придется ждать и откладывать задуманное, найдутся всегда. Но следует избегать промедлений там, где это зависит от нас.
