Очерки комбустиологии: безумные идеи
 По мере развития медико-биологических наук учение о ранах и методах их лечения пополнялось новыми знаниями, появлялись новые гипотезы и идеи. Однако не все они встречали безоговорочное одобрение как среди ученых-теоретиков, так и среди врачей-практиков. Некоторые из них были поначалу решительно отвергнуты, считались опасными и безумными. Но история развития науки убеждает нас в том, что прогрессу науки во многом способствовали именно «безумные» идеи. Вспомним знаменитое высказывание великого Нильса Бора: «Если идея не кажется безумной, от нее не будет никакого толку». И еще уточнял, что она (идея) должна быть «достаточно безумной, чтобы оказаться верной».
По мере развития медико-биологических наук учение о ранах и методах их лечения пополнялось новыми знаниями, появлялись новые гипотезы и идеи. Однако не все они встречали безоговорочное одобрение как среди ученых-теоретиков, так и среди врачей-практиков. Некоторые из них были поначалу решительно отвергнуты, считались опасными и безумными. Но история развития науки убеждает нас в том, что прогрессу науки во многом способствовали именно «безумные» идеи. Вспомним знаменитое высказывание великого Нильса Бора: «Если идея не кажется безумной, от нее не будет никакого толку». И еще уточнял, что она (идея) должна быть «достаточно безумной, чтобы оказаться верной».
Сухое и влажное
Долгое время специалисты полагали, что оптимальные условия для заживления ран обеспечивает сухое микроокружение, поскольку инфекция — главная причина всех нарушений раневого процесса — лучше развивается во влажной среде. В практике отечественной комбустиологии до сих пор придерживаются тактики «сухого» ведения ожогов. Важную роль в распространении этой доктрины сыграли масштабные микробиологические исследования, проводившиеся в начале 50-х годов XX в. Многочисленные эксперименты in vitro показали, что высыхание губительно для золотистого стафилококка, микрококков и особенно синегнойной палочки — основных возбудителей раневой инфекции. Эти результаты обосновали мнение о том, что высушивание тканей и формирование на ране плотного сухого струпа создает неблагоприятные условия для бактерий. Однако мы не напрасно в предыдущем предложении выделили выражение in vitro, что означает «в стекле», то есть в пробирке, в чашке Петри, в лабораторных условиях. В живом организме, in vivo, все обстоит не так просто. Под плотными сухими корками остается достаточно влаги для существования микробов и развития нагноения. А вот для сохранившихся жизнеспособных клеток и тканей тактика постоянного высушивания губительна. В обезвоженных тканях повышается концентрация токсичных продуктов распада и токсинов, выделяемых микробами. Резко снижается подвижность клеток, участвующих в процессах регенерации, и их функциональная активность, заторможены механизмы межклеточного взаимодействия. В конце концов они просто гибнут, отравленные токсинами, развиваются вторичные некрозы. Наилучшим образом подобную ситуацию характеризует краткое, но емкое определение: «Сухая рана — мертвая рана». Налицо парадокс: в своем стремлении уничтожить микробы мы идем против природы и губим собственные клетки и ткани! Смена взглядов на проблему становилась насущной необходимостью.
Характерной приметой того времени (50—60-е годы прошлого века) можно назвать широкое внедрение во все сферы жизни, в том числе ив медицину, синтетических полимеров. Для лечения ран стали предлагать новые формы повязок — синтетические и биосинтетические пленочные покрытия. Они препятствовали испарению жидкости, и раневая поверхность под ними оставалась влажной.
В 1962 году английский биолог Георг Винтер впервые опубликовал результаты своих экспериментальных исследований, показавших, что влажное окружение ускоряет эпителизацию ран.
Практически одновременно с ним советский хирург Рахмиль Брейтман сообщил о собственных наблюдениях, уже не лабораторных, а клинических, которые доказывали, что во влажной среде под полиэтиленовой пленкой заживление ран происходит заметно быстрее. Это были первые сообщения, открывшие новую главу в учении о ранах — концепцию влажного заживления. В последующие годы многочисленные экспериментальные и клинические исследования убедительно доказали, что формирующееся под влагосберегающими повязками влажное микроокружение оптимизирует раневой процесс. Концепция становилась теорией. Основное ее положение состоит в том, что влажная среда (moist environment) предотвращает обезвоживание тканей и гибель клеток, при этом активизирует их пролиферацию и биосинтетические функции, в частности синтез коллагена, медиаторов воспаления и факторов роста. Многие независимые исследования показали, что влагосберегающие покрытия и влажная среда предотвращают проникновение инфекции извне, снижают вирулентность микробов и даже могут подавлять их рост благодаря усилению бактерицидной способности фагоцитов. Тогда же установили: во влажной среде снижается степень адгезии (взаимного слипания) и колонизации бактерий, что, как мы теперь знаем, препятствует образованию биопленок. Таким образом, опасения по поводу повышенного риска развития инфекции по сравнению с традиционной тактикой высушивания оказались несостоятельными.
Влажная среда благотворна и для естественного аутолитического очищения ран путем ферментативного некролиза и фагоцитоза. В сухих ранах миграция макрофагов и их фагоцитарная активность резко заторможены, а тканевые гидролазы практически не действуют.
Еще один важный плюс — уменьшение болезненности под пленочными повязками. Благодаря постоянному присутствию влаги повязка не прилипает к поверхности раны и при перевязках легко снимается, не травмируя новообразованные грануляции и эпителий.
Хотя с момента первых публикаций появилось немало веских доказательств в пользу влажной среды, преодолеть устоявшиеся традиционные представления оказалось нелегко. Но постепенно взгляды клиницистов на принципы новой теории и терапии стали меняться.
Следует отметить, что и в России, и за рубежом концепция влажного заживления получила наибольшее распространение в практике местного лечения хронических ран: трофических венозных язв, язвенно-некротических поражений стоп при сахарном диабете и др. Труднее всего новая теория преодолевала сопротивление и неприятие в сообществе комбустиологов. Ее сочли безумной, поскольку она не просто выходила за рамки устоявшейся системы взглядов, но активно отвергала золотые стандарты и правила господствующей парадигмы. Дамоклов меч возможного развития инфекционных осложнений отсекал все разумные доводы. Казалось, приверженцы «сухой тактики» напрочь забыли о том, что 50—70% массы тела человека составляет вода. А это значит, что все биохимические реакции, обеспечивающие обмен веществ в организме, протекают только в жидкой фазе! В обезвоженных тканях ограниченна, а то и вовсе отсутствует миграция в зону поражения клеток, организующих репаративный процесс. Движимые желанием избавиться от бактерий, высушив их, мы практически отстраняем от борьбы собственные силы организма и все надежды возлагаем на внешние воздействия антибиотики, антисептики, которые, как мы теперь знаем, становятся все менее эффективными.
А ведь идея лечения ожогов во влажной среде не так уж и нова. Кто-то забыл, а многие и не знали, что еще в XIX веке немецкий военный врач Карл Тирш, классик комбустиологии, лечил пациентов с обширными ожогами, погружая их в ванны с водой, где они находились недели и даже месяцы. Это ускоряло очищение ран от некрозов и позволяло восстановить кожный покров. И главное, при этом пациенты не так страдали от боли. Позже, во время Второй мировой войны, хирурги британской армии широко применяли лечение ран и ожогов в водной среде. Вот уж поистине все новое — это хорошо забытое старое. В нашей стране с 1990 года возобновлением этих методик занимаются сотрудники кафедры биологии с экологией Ивановской государственной медицинской академии под руководством доктора биологических наук, профессора П.П.Иванищука. Они разработали несколько моделей камер-изоляторов, обеспечивающих длительное и непрерывное пребывание раневой поверхности в жидкой среде. Но, как и многие методики, использующие сложные приспособления, эти конструкции пока еще не вышли за рамки эксперимента.
Пленка-повязка DDB-M и собственная жидкая среда
 |
|
1. В.А.Мензул (слева) и Р.Ш.Брейтман (1925—2003) |
Но вернемся к лечению ожогов под повязками. Большая заслуга во внедрении методов влажного заживления в практику комбустиологии принадлежит одному из основоположников этой теории Рахмилю Шимоновичу Брейтману и его ученику и последователю Василию Александровичу Мензулу, который более 16 лет возглавлял Московский областной детский ожоговый центр (МОДОЦ) на базе Люберецкой детской городской больницы (рис. 1).
Рахмиль Шимонович Брейтман родился в 1925 году в городе Рышкановке (Бессарабия) в семье врача. В начале Великой Отечественной войны ушел добровольцем в действующую армию, воевал на Западном фронте. После тяжелого ранения, полученного под Оршей, остался инвалидом. Ему в это время не было и 18 лет. В своей книге «Моя жизнь в науке» (1985) он пишет: «Я уверен, что испытанная мною боль была одной из причин того, что, став впоследствии врачом, я всегда искал все возможности для облегчения боли страдающего больного». В конце 50-х годов Брейтман окончил Черновицкий медицинский институт. Работал врачом-хирургом в городе Донецке. В июне 1966 защитил диссертацию и получил диплом кандидата медицинских наук. В 1975 году эмигрировал в Израиль, где почти 30 лет проработал в хирургической клинике Рамат-Ган.
В рамках международной ассоциации International Wound Association (IWA), основателем и бессменным президентом которой был доктор Брейтман, ежегодно, начиная с 1990 года, проходил международный конгресс «Рана, ожог и повязка» (Wound, Burn and Dressing). Там представляли результаты исследований медико-биологических свойств пленочных влагосберегающих покрытий, экспериментальные и теоретические обоснования медицинских технологий, использующих концепцию влажного заживления, а также многочисленные клинические примеры эффективного применения этих технологий при лечении ран и ожогов. На одной такой конференции в 1992 году встретились Рахмиль Брейтман и Василий Мензул, молодой руководитель МОДОЦ. Эта встреча положила начало многолетнему плодотворному сотрудничеству.
Итак, в 1960 году Р.Ш. Брейтман впервые предложил применять для лечения ожогов и ран сплошную полиэтиленовую повязку. Он использовал ее вместе с «антибактериальной присыпкой», изготовленной по его собственной рецептуре. Поверхность раны посыпали сухим порошком сложного состава и поверх накладывали пленку, которую фиксировали пластырем или бинтом.
Впоследствии В.А.Мензул предложил эту повязку усовершенствовать. Она превратилась в полиэтиленовую ленту-рукав, на внутреннюю (прилежащую к ране) поверхность которой распыляли сухую антимикробную смесь. В таком виде повязка была запатентована как «Перевязочное средство DDB-M (Dressing-Dressing dr.Breitman-dr.Menzul)», патент № 2093126 1996 года. По мере накопления опыта конструкция повязок и состав антибактериальной пудры-присыпки изменялись.
Сами авторы использовали пленкуповязку DDB-M на всех стадиях лечения ожоговой раны, от оказания первой помощи и до защиты пересаженных трансплантатов и лечения донорских ран. Они установили важный факт: чем раньше ожог укрывают этой пленкой, тем скорее создаются более благоприятные условия для заживления раны, ослабевают проявления ожогового шока и восстанавливается гомеостаз.
С 1993 года в клинике МОДОЦ под руководством В.А.Мензула начались разработки новых медицинских технологий местного консервативного лечения ожогов на основе принципов влажного заживления. В 1994 году по его инициативе к этим исследованиям были привлечены врачи Главного военного клинического госпиталя внутренних войск МВД России (ныне ГВКГ нацгвардии России), ас 1997 года — сотрудники НИЦ ММА им. И.М.Сеченова, в частности и автор этих очерков.
Разрабатываемая технология, названная впоследствии «Система местного лечения ожоговых ран в условиях собственной жидкой среды», несколько отличается от уже ставшей классической концепции влажного заживления. В ее традиционных методиках используют специальные синтетические микропористые или биополимерные гелевые повязки, которые поддерживают влажное состояние раны, но препятствуют избыточному скоплению жидкости на ее поверхности и прилежащих участках кожи. В новой же технологии влажная среда формируется под сплошной полиэтиленовой пленкой-повязкой DDB-M и представляет собой избыточное скопление жидкости (раневого экссудата), омывающей всю поверхность ожоговой раны. Эту жидкость, близкую по составу к собственной плазме и лимфе организма, авторы и назвали «собственная жидкая среда (СЖС) — Own Liquid Medium (OLM)». Это сложная, многокомпонентная, биологически активная система, которая позволяет сохранить жизнеспособность клеток и тканей в очаге поражения и за счет их способности к восстановлению обеспечивает заживление раны.
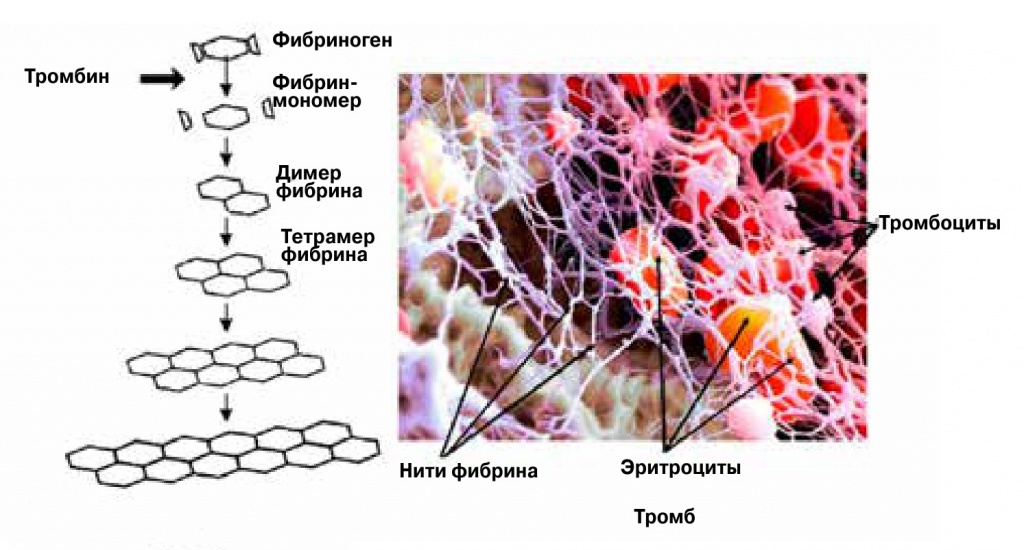
В избытке раневого экссудата создаются условия для формирования важнейшего компонента СЖС — фибриннолейкоцитарной оболочки (ФЛО). Уже в первые сутки на поверхности ожоговой раны под пленкой DDB-M выпадает, подобно осадку, тонкий слой фибрина, который, если его не удалять при последующих перевязках, становится все плотней ив конце концов покрывает всю площадь ожога. Фибрин образуется из белка плазмы крови фибриногена под действием фермента тромбина (рис. 2). Волокна фибрина формируют сгустки, составляющие основу тромба при свертывании крови. Кроме того, фибрин играет очень важную роль в воспалительном процессе. Фибриновый сгусток сорбирует на себя токсичные продукты распада тканей, обломки клеток, бактерии. В него мигрирует множество поедающих клеточный «мусор» нейтрофилов и макрофагов, почему эту структуру и называют фибринно-лейкоцитарной оболочкой. Фиксация вредоносных остатков и их уничтожение клетками-санитарами — важнейший биологический механизм естественной защиты. Можно сказать, что ФЛО на поверхности раны — это своего рода повязка, создаваемая собственными силами организма.
|
|
2. Полимеризация фибрина и образование тромба |
Как неотъемлемый компонент собственной жидкой среды, ФЛО создает условия для быстрого очищения раны и образования новой ткани. Кроме того, она защищает новые ткани от механических повреждений. Поэтому авторы методики настоятельно рекомендуют не удалять ФЛО с поверхности ожоговых ран. В традиционной же практике при перевязках наслоения фибрина тщательно убирают, идея оставлять их в неприкосновенности тоже считается своего рода безумием. И многие врачи не то, что критиковали эти рекомендации, а активно противились им. Между тем удаление фибрина травмирует поверхность раны, создавая условия для проникновения микробов в ее глубокие слои. Так стоит ли разрушать эту естественную преграду?
Обезболивающий эффект и стимуляция регенерации
Важнейшее преимущество лечения ожоговых ран в собственной жидкой среде — его безболезненность.
У обожженных боль возникает сразу и продолжается до конца лечения, поддерживаемая регулярными лечебными мероприятиями. Боль вызывают не только воспаление и нагноение в ране, но и осложнения ожоговой болезни, которые затрагивают другие органы и ткани. В самом начале разработки нашего метода мы не раз наблюдали, что уже в первые полчаса после наложения пленки-повязки на обожженную поверхность боли значительно утихают, а затем практически полностью прекращаются. При этом лекарственное напыление на внутренней поверхности пленки-повязки не содержит никакого анестетика! Мы полагаем, что обезболивающий эффект связан в первую очередь с прекращением потери тепла и формированием под пленкой собственной жидкой среды, поддерживающей постоянную температуру и влажность.
Одна из причин нарастающих болевых ощущений при ожоге — развитие первичного реактивного отека. Ранний (первые трое суток) острый отек обусловлен нарушениями микроциркуляции в поврежденных тканях, а также мощным выбросом биологически активных веществ — кининов, гистамина, серотонина и др. Вторичный (3—7-е сутки) местный реактивный отек связан с развитием воспалительных процессов в ране и в зоне вокруг нее. В обожженной ткани развивается ацидоз, повышается осмотическое давление, и тканевая жидкость притекает в эту зону. Изучая образцы ткани из ожоговых ран, мы установили, что в условиях СЖС микроциркуляция быстро нормализуется и происходит снятие напряженного отека. СЖС препятствует образованию плотного струпа на поверхности раны, поэтому тканевая жидкость свободно протекает через поврежденные ткани и быстро вымывает вызывающие боль биогенные амины и токсины, способствует нейтрализации рН раневого экссудата и снижению тканевого ацидоза.
Очень важно, что гидрофобные свойства полиэтилена и постоянно присутствующая под пленкой жидкость полностью исключают прилипание повязки к ране, поэтому ее замена происходит безболезненно. Мы уже говорили, что влажно-высыхающие или мазевые повязки, пропитываясь раневым отделяемым, плотно прилипают к ране, становясь как бы частью струпа, и смена такой повязки порой требует общего наркоза. Страх боли перед перевязками усиливает боль. Многим работникам ожоговых отделений, особенно детских, знакома гнетущая атмосфера громкого плача и страданий в дни плановых перевязок.
Использование пленки-повязки DDB-M позволяет не только полностью отказаться от общего наркоза при перевязках, но и вообще минимизировать применение других анальгетиков. Безболезненная перевязка создает психологически комфортные условия и для пациента, и для медицинского персонала. Цель, поставленная доктором Брейтманом, — облегчение страданий больного — успешно достигается: не только наш собственный опыт, но и отзывы многих исследователей и врачей-комбустиологов, использующих пленки DDB-M, говорят о том, что это покрытие обладает противоболевым действием.
Травмирующие агенты с высокой энергией (пламя, горячая жидкость) вызывают поражения тканей различной глубины и тяжести. Вокруг образуется обширная зона паранекроза, где клетки повреждены, но еще не потеряли окончательно своей жизнеспособности. Если они погибают, возникает вторичный некроз.
При лечении ожоговой раны в СЖС через раневые поверхности, в том числе и через зону паранекроза, протекает большое количество жидкости, близкой по составу к плазме крови. При этом ткани паранекротической зоны не высыхают и вторичные некрозы не образуются. Сохранившие жизнеспособность ростковые клетки кожи и ее придатков (фибробласты, эндотелиоциты и кератиноциты) быстрее восстанавливают утраченные или угнетенные в результате ожога митотическую активность и подвижность. В собственной жидкой среде клетки могут взаимодействовать, что во многом определяет исход лечения.
Совокупность всех перечисленных свойств СЖС — защита от внешнего инфицирования, активизация макрофагальной реакции и фагоцитоза, сохранение подвижности и функциональной активности клеток, активный некролиз, концентрация цитокинов и факторов роста под повязкой и на ФЛО — стимулирует образование грануляционной ткани и рост эпителия.
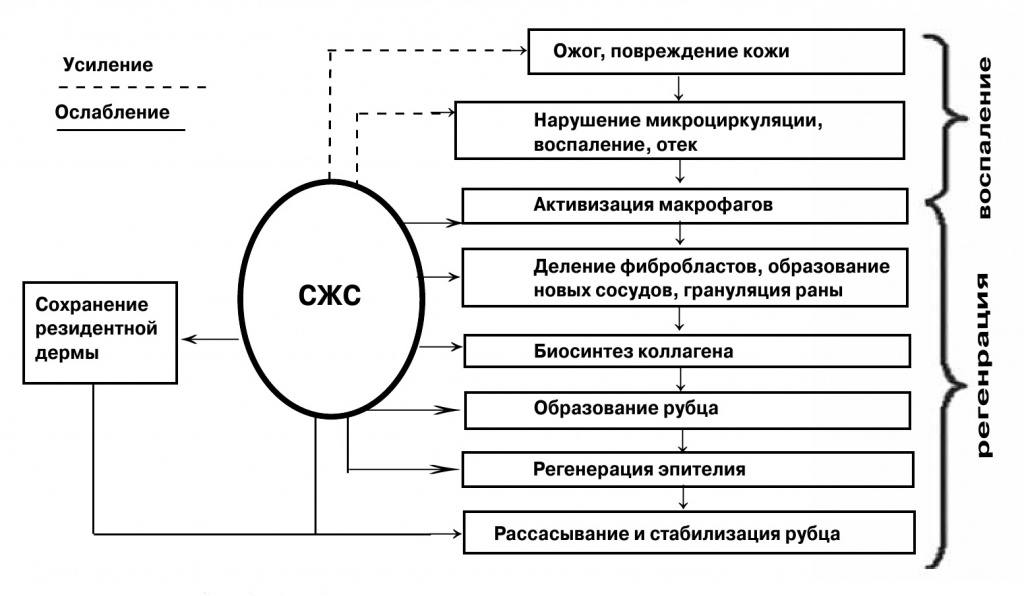
Наши гистологические исследования на тканевом, клеточном и ультраструктурном уровне убедительно показывают, что СЖС ускоряет заживление ожоговых ран на всех этапах (рис. 3). Даже поздно начатое (через 5—10 суток после травмы) применение пленок-повязок DDB-M ослабляет воспаление и способствует заживлению раны, заметно превосходя результаты традиционного лечения влажно-высыхающими и мазевыми повязками.
 |
|
3. Влияние собственной жидкой среды на разные этапы раневого процесса. Резидентная дерма – это остатки неповрежденной дермы, замурованные в толще некроза, а также частично поврежденная дерма в зоне паранекроза
|
С 1993 по 2002 год в Московском областном детском ожоговом центре использовали пленку-повязку DDB-M для лечения более полутора тысяч детей с термическими травмами. Мы оценили результаты лечения 786 пациентов в возрасте от нескольких дней до 15 лет с ожогами различной этиологии и степени тяжести. У 626 пациентов (80,2% от общего числа проанализированных наблюдений) полное выздоровление, то есть полное восстановление утраченного кожного покрова, наступило в результате только консервативного лечения ожоговых ран в условиях собственной жидкой среды. Из этих 626 в 180 случаях имели место пограничные и глубокие ожоги, среди которых 146 — на площади более 20% поверхности тела. Вы только вдумайтесь: при традиционном подходе этим 180 детям обязательно пришлось бы делать сложные и порой неоднократные операции иссечения некрозов и пересадки лоскутов кожи, взятых с другого (неповрежденного) участка тела!
Еще более впечатляет анализ летальности. С момента окончательного становления метода и использования его в повседневной практике МОДОЦ этот показатель снизился наполовину, а в отдельные годы даже и более, от среднего показателя по стране. Таких успехов не демонстрирует ни один из методов «золотых стандартов». По всей видимости, идея влажного лечения ожогов оказалась достаточно безумной, раз из нее вышел такой впечатляющий толк!
Но все-таки 20% пострадавших потребовалось хирургическое лечение. «Система местного лечения ожоговых ран в условиях собственной жидкой среды» предусматривает и такие варианты. Об этом —в следующих очерках.
